Dans le cadre du programme PATIenTS, le RUISSS Université de Montréal lance son projet d’amélioration de la trajectoire des personnes sans médecin de famille utilisant le Guichet d’accès à la première ligne. Dre Marie-Thérèse Lussier, Clara Dallaire, Viviane Tran, Marie-Hélène Goulet et Dre Ariane Murray, respectivement codirectrice scientifique, codirectrice patiente partenaire, coordonnatrice, jeune chercheuse leader et clinicienne intervenante de l’équipe SSA-RUISSS Université de Montréal de l’Unité de soutien SSA Québec, veilleront à ce que le projet soit aligné sur les priorités du ministère de la Santé et des Services sociaux (MSSS) et de l’Unité et qu’il favorise le travail en partenariat et la promotion de la perspective patient.
Équipe SSA-RUISSS UdeM :
- Dre Marie-Thérèse Lussier
- Clara Dallaire
- Marie-Hélène Goulet
- Viviane Tran
CIUSSS de l’Est de l’Île-de-Montréal :
- Caroline St-Denis
- Anne Dubé
- Marie-Pier Lehoux
Département régional de médecine générale
- Dre Ariane Murray
- Martine Fournier
Ministère de la Santé et des Services sociaux
- Mélanie Lapointe
- Dominique Perron
- Dr Réal Barrette
- Rana Farah
Expert en communication Discutons-Santé
- Claude Richard
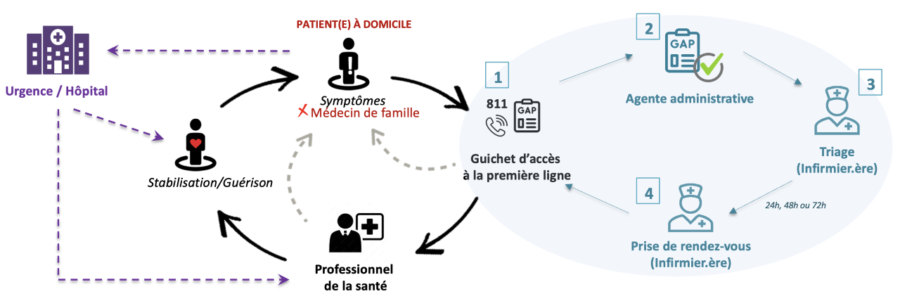
Guichet d’accès à la Première ligne (GAP)
Lancé en 2022 par le MSSS, le Guichet d’accès à la première ligne (GAP) permet aux personnes sans médecin de famille d’obtenir un rendez-vous médical ou un service de santé.

Trajectoire de soins et de services GAP
Problématiques
Dans le cadre de ce projet, l’équipe SSA-RUISSS Université de Montréal a identifié les problématiques suivantes :
- La demande aux patientes et patients de limiter leur consultation médicale à la discussion d’un unique problème engendre des frustrations, particulièrement pour les patientes et les patients avec des problèmes multiples, affectant ainsi négativement l’expérience patient
- La rencontre de patientes et patients orphelins qui ont des besoins complexes et/ou nécessitant plus d’une visite pour stabiliser leur état exerce une grande pression sur le personnel soignant
- Il n’y pas de mécanismes prévus au GAP pour documenter la trajectoire post consultation initiale et les suivis requis pour la stabilisation de l’état du patient
Objectifs
Afin de remédier à ces problématiques, l’équipe vise l’atteinte de deux objectifs :
- Améliorer la communication entre les patientes et les patients et le personnel soignant afin de :
- Rendre les consultations plus efficientes
- Améliorer l’expérience patient
- Diminuer la pression sur le personnel soignant
- Documenter les actions nécessaires suivant une première consultation médicale référée par le GAP
Comment améliorer en continu la trajectoire des personnes sans médecin de famille utilisant le Guichet d’accès à la première ligne?
Dans le cadre de son projet PATIenTS, l’équipe SSA-RUISSS Université de Montréal propose deux améliorations concrètes :
- Intégrer la fiche de préparation à un rendez-vous médical (FPRM) (DiscutonsSanté.ca – Capsana) à la trajectoire GAP pour
- Aider les patientes et les patients
- La préparation active des patientes et patients à la consultation offerte par le GAP contribue à améliorer leur expérience de soins
- Il importe de cerner le problème prioritaire à discuter
- Soutenir le personnel soignant
- En ayant accès à la FPRM avant la consultation, le personnel soignant sera davantage en mesure de planifier la consultation et de s’ajuster rapidement à la demande
- Promouvoir un partenariat patient-professionnel
- Améliorer la communication au moment de la consultation
- Contribuer à l’efficience de la rencontre
- Aider les patientes et les patients
- Documenter la trajectoire post consultation médicale initiale
- Pour mieux anticiper la nature et la durée des suivis requis par l’état de santé des patientes et patients, en particulier dans les cas où la stabilisation des problèmes chroniques ou des problèmes complexes est visée
- En sollicitant la collaboration avec un sous ensemble de patientes et patients à problèmes complexes ou chroniques ayant obtenu une consultation par le GAP pour:
- Accéder aux données clinico-administratives du dossier médical électronique (DMÉ)
- Accéder à la FPRM (version longue) pour tenir compte de l’expérience des patientes et patients (historique de préparation, notes et commentaires)
- Afin de mieux anticiper la charge réelle de travail du personnel soignant:
- Conclure l’épisode de soins pour lequel les patientes et patients orphelins leur ont été référés par le GAP
- Gérer les ressources nécessaires

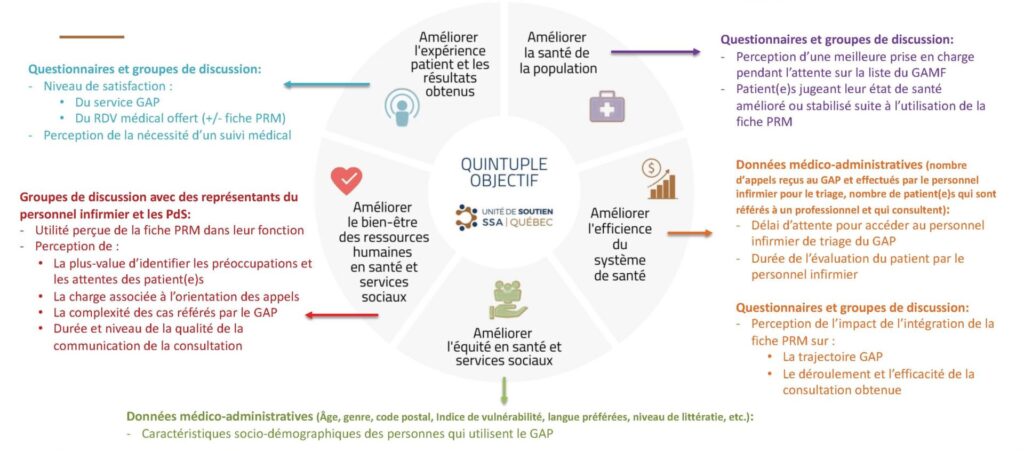
Mesure d’impact
Dans le cadre du projet PATIenTS du RUISSS Université de Montréal, l’équipe de projet a identifié des éléments qui pourraient être mesurés pour évaluer l’impact du projet sur chacun des éléments du quintuple objectif. Des cycles d’amélioration continue PDSA (planification, réalisation, vérification et réaction) sont prévus.
Programme PATIenTS
L’Unité de soutien SSA Québec a lancé le programme de Partenariats d’Amélioration de Trajectoires de vie et d’Innovation en transition vers la Santé durable (PATIenTS) en collaboration avec les quatre réseaux universitaires intégrés de santé et de services sociaux (RUISSS) en 2022. Grâce au programme PATIenTS, l’activation du système de santé apprenant québécois se fait sur les territoires RUISSS du Québec par quatre projets concrets sur une période d’un an.
